Szczepionki są na razie jedyną skuteczną bronią przed pandemią. Kropka.
Technologia mRNA nie pojawiła się w momencie, gdy wybuchła pandemia COVID-19 – prace nad jej wykorzystaniem w medycynie trwają od co najmniej 20 lat. Właśnie dzięki temu można było w ciągu niespełna roku opracować szczepionki przeciwko nowej chorobie. A ponieważ nie mamy lekarstwa na COVID-19, szczepienia pozostają najbardziej efektywnym, a co istotne – niezwykle bezpiecznym sposobem na pandemię.
Kwestiom bezpieczeństwa i skuteczności szczepień poświęcony był cykl „Eksperckie rozmowy PAP”, który odbył się w ramach programu „Science will win”.
Jeden z jej uczestników, chemik prof. Jacek Jemielity z Uniwersytetu Warszawskiego, podkreślał, że technologia mRNA, wykorzystana w szczepionkach opracowanych przez koncerny: Pfizer oraz Moderna, zostanie z nami długo po pandemii i będzie wykorzystywana zarówno w szczepionkach przeciwko innym chorobom, jak i w lekach. Prof. Jemielity mRNA zajmuje się od 20 lat i nie kryje fascynacji możliwościami, jakie się otwierają w medycynie dzięki zastosowaniu mRNA.
mRNA w szczepionkach: o co chodzi?
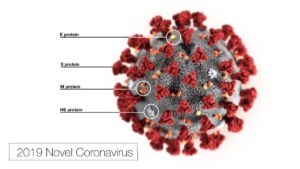
W dużym uproszczeniu mRNA, czyli matrycowy (nazywany też informacyjnym lub posłanniczym) kwas rybonukleinowy to przepis na białko, które ma w organizmie dokonać określonych czynności. Na ogół składa się z 1500-2000 nukleotydów. Te zaś to swoiste cegiełki budujące informację genetyczną, znajdującą się w RNA i DNA (kwasie deoksyrybonukleinowym).
Przepis na białka zapisany jest w genach, czyli w DNA. Jednak, żeby białka powstawały, konieczne jest najpierw przepisanie DNA na mRNA w procesie tzw. transkrypcji. Zachodzi ona w jądrze komórkowym. Cząsteczki mRNA, które są matrycą do syntezy konkretnego białka, są następnie transportowane z jądra komórkowego do miejsca w cytoplazmie, gdzie znajdują się rybosomy. mRNA działa zatem na zewnątrz jądra komórkowego, w którym znajduje się nasz genom.
O ile nasz genom buduje DNA i RNA, całą informację genetyczną wirusa SARS-CoV-2 stanowi RNA. mRNA, które stosuje się w szczepionce przeciwko COVID-19, to jedynie jej malutki fragment – przepis na wyprodukowanie jednego tylko z wielu białek SARS-CoV-2 – białka S (kolca) wirusa. Jest to jednocześnie kluczowe dla rozwoju choroby białko – dzięki niemu wirus może wnikać do ludzkich komórek. Jeśli ono zostanie unieszkodliwione, wirus nie ma możliwości działania.
„Ta szczepionka zawiera tylko fragment, a nie całego wirusa. W związku z czym czynnik infekcyjny jest nieaktywny. Ta szczepionka dociera do cytoplazmy komórki, czyli nie trafia do jądra” – tłumaczył prof. Andrzej M. Fal, alergolog ze Szpitala MSWiA w Warszawie.
Tym samym nie należy dawać wiary mitom, że szczepionka mRNA może zmodyfikować nasz genom. Wniknięcie do genomu ludzkiego nie jest możliwe także z innych powodów, np.:
• mRNA działa tylko w cytoplazmie, a nie w jądrze komórkowym; nie jest w stanie dotrzeć do jądra komórkowego;
• wirus SARS-CoV-2 nie należy do grupy wirusów, których sposób działania w atakowanych organizmach opiera się na tzw. odwrotnej transkrypcji (z RNA na DNA);
• mRNA jest niezwykle nietrwałe – co stanowiło zresztą duży problem dla naukowców opracowujących szczepionkę.
„W naszych komórkach nieustannie powstaje RNA, które spełnia różnorodne funkcje. I gdyby dowolne RNA mogło być przepisywane na DNA, które wbudowywałoby się w nasz genom, to byłby on zupełnie niestabilnym tworem. Trudno sobie nawet wyobrazić, jakie byłyby tego skutki. W komórce panowałby istny chaos” – tłumaczył biolog dr hab. Piotr Rzymski z Uniwersytetu Medycznego im. Karola Marcinkowskiego w Poznaniu.
W szczepionkach wektorowych (obecnie w Polsce zarejestrowana jest jedna – firmy Astra-Zeneca), nie wykorzystuje się mRNA. Opiera się ona o tzw. wektor – czyli fragment aktywnego wirusa, który został poddany modyfikacji, by tym samym wywołać odpowiedź immunologiczną przeciw wirusowi SARS-CoV-2. Także te szczepionki wykazują zarówno wysoką skuteczność, jak i bezpieczeństwo.
Mitem jest też to, że po przyjęciu szczepionki (którejkolwiek firmy) narażeni jesteśmy na ciężki przebieg COVID-19. Właśnie przed takim scenariuszem szczepionki chronią.
„Każdy z nas posiada tzw. immunobiografię, czyli zapis historii patogenów, z którymi się zetknął. Wymaga to rozpoznania białka, które jest dla nas niekorzystne i wygenerowania odpowiedzi odpornościowej, po to, by – kiedy spotkamy po raz drugi taki patogen – skutecznie zareagować i wyeliminować go z naszego organizmu” – wyjaśniała prof. Joanna Zajkowska, specjalistka chorób zakaźnych, epidemiologii i zdrowia publicznego, zastępca ordynatora Kliniki Chorób Zakaźnych i Neuroinfekcyjnych Uniwersytetu Medycznego w Białymstoku.
Podkreśliła, że szczepionka to przedstawienie organizmowi groźnego patogenu w sposób bezpieczny, czyli uniemożliwiający rozwój choroby.
„Wirus, atakując naszą komórkę, wkleja się do jadra komórkowego, tam przestraja całą maszynerię genetyczną, po to, żeby produkować swoje kopie. W trakcie tego procesu produkuje mRNA, który jest wyrzucany z jądra komórkowego. Na jego bazie, w cytoplazmie komórki, syntetyzowane są składniki tego wirusa, które montują się potem w cały wirus. To doprowadza do rozpadu komórki i możliwości atakowania kolejnych komórek” – mówiła.
Innymi słowy, dochodzi do rozwoju choroby, która u części pacjentów ma gwałtowny przebieg i prowadzi do śmierci.
Lekarka dodaje, że technologia mRNA to bardzo zręczne naśladowanie tego szlaku, czyli naśladuje ona proces zakażenia bez zakażenia, bez zajmowania jądra komórkowego.
„To pozwala na syntetyzowanie tylko jednego białka tego wirusa, dzięki czemu nasz organizm umie go rozpoznać, gdy prawdziwy wirus zaatakuje nasze komórki” – tłumaczy prof. Zajkowska.
Dzięki temu, w razie ataku, znana jest już broń przeciwko wirusowi i nie ma on możliwości wywołania ciężkiej choroby.
Fakty o rejestracji szczepionek
Szczepionki, choć powstały rzeczywiście szybko, są i skuteczne, i bezpieczne, co zostało sprawdzone na dużych próbach ochotników w badaniach klinicznych, a wcześniej – na hodowlach komórkowych i modelach zwierzęcych.
Dr hab. Piotr Rzymski zwracał przy tym uwagę, że badania kliniczne zostały zrealizowane w tzw. złotym standardzie, gwarantującym ich wiarygodność i transparentność, a więc były to badania randomizowane z podwójnie zaślepioną próbą i z wykorzystaniem placebo (czyli osoby badane były losowo przydzielane albo do grupy otrzymującej placebo albo otrzymującej szczepionkę, a więc zarówno badający, jak też i uczestnik badania, do zakończenia badania nie wiedzieli, kto otrzymał substancję obojętną dla organizmu, a kto otrzymał szczepionkę), a nadto były przeprowadzone w wielu ośrodkach, zaś grupy ludzi były różnorodne pod względem rasy, wieku i schorzeń współistniejących.
Badania te wykazały skuteczność szczepionek mRNA w zakresie ochrony przed zachorowaniem na COVID-19 na poziomie aż 95 proc.
Proces był transparentny, bo każdy może sprawdzić w internecie ich rezultaty (wraz z dokładnym opisem metod badania, liczebności i zróżnicowania ochotników biorących udział w badaniach, występujących działaniach niepożądanych itp.) – opublikowane były na łamach NEJM i The Lancet. Na dodatek, każdy może sprawdzić, dlaczego preparaty zostały zarejestrowane przez urzędy dopuszczające szczepionki do obrotu, na przykład na stronach Europejskiej Agencji Leków.
Niepożądane odczyny poszczepienne
„Nie szczepiąc się ryzykujemy tym, że przejdziemy tę chorobę w jakimś dziwnym momencie życia. Wirusy dopadają nas bowiem zwykle wtedy, gdy jesteśmy osłabieni, bo np. nie przespaliśmy nocy, mamy ciężką sytuację w pracy lub w domu, jesteśmy po innej infekcji. Wtedy nasz kontakt z wirusem jest zupełnie nieprzewidywalny, a jak się szczepimy, to wiemy czego się spodziewać. Ja tak właśnie przekonuję pacjentów do szczepień” – mówi lek. Anna Krzyszowska-Kamińska, specjalistka medycyny rodzinnej z jednej z wrocławskich praktyk lekarskich.
Eksperci wskazują, że nie ma obaw co do niepożądanych odczynów poszczepiennych. Te poważne, takie jak wstrząs anafilaktyczny, są niezwykle rzadkie i stąd przed szczepieniem dokonywana jest lekarska kwalifikacja, a po szczepieniu pacjent proszony jest o pozostanie przez jakiś czas w punkcie szczepień, by w razie komplikacji udzielić mu pomocy.
„W naszym szpitalu szczepimy dziennie między 70 a 300 osób i nie odnotowujemy dużych odczynów poszczepiennych, poza tymi typowymi. Większe reakcje zdarzają się sporadycznie. Największy problem, jaki obserwujemy, to emocjonalne zwyżki ciśnienia, głównie u seniorów, które wynikają z presji, żeby zdążyć na czas, żeby nie przepadła umówiona godzina, żeby dotrzeć we właściwe miejsce” – mówiła lekarka z Kliniki Chorób Zakaźnych i Neuroinfekcyjnych Uniwersytetu Medycznego w Białymstoku.
Brak poważnych reakcji na szczepienie potwierdza też prof. Fal.
„Zdarzają się reakcje miejscowe, jedno-dwudniowa gorączka, która bez interwencji przechodzi. To nie jest coś, co powinno nas niepokoić. Gorączka nie jest efektem szczepionki, ale naszej odpowiedzi na to, co zostało podane” – mówił.
Zwraca uwagę na to, że szczególną korzyść ze szczepień odnoszą te osoby, które z racji wieku lub/i chorób współistniejących, narażone są na ciężki przebieg COVID-19.
Justyna Wojteczek
Mecenasem programu “Science Will Win” jest firma Pfizer.
Źródło informacji: Serwis Zdrowie